مواد ضد میکروبی
یکی از دلایل اصلی عدم موفقیت ترمیم کامپوزیتی، ایجاد پوسیدگی های ثانویه است که احتمالا به تشکیل بیوفیلم در داخل و بر روی شکاف مارجین های ترمیم ارتباط دارد. از این رو همواره به دنبال آن بوده اند که مواد ضد میکروبی قادر به از بین بردن باکتری موجود بر روی سطح تماس (خاصیت ضد باکتریایی) یا جلوگیری از چسبیدن باکتری (خاصیت ضد رسوب) باشد و استراتژی هایی بسیاری نیز بکار گرفته شده اند. متاکریلات های آمونیوم چهارتایی (QAM) با جدیت مورد مطالعه قرار گرفته اند و از آنجا که خواص ضد باکتریایی از خود نشان داده اند در کامپوزیت های رزینی به کار گرفته شده و چسبندگی باکتریایی را کاهش می دهند.
بیوفیلم دهانی
نکته اصلی که با تشکیل بیوفیلم در ارتباط است این است که وقتی پلیکل (pellicle) روی دندان یا سطح مواد تشکیل شود در آن صورت، مکانیسم های ضد میکروبی و ضد باکتریایی دچار مشکل شده و چسبندگی باکتریایی آسان تر می شود. میکروب های دهانی با سطوح روکش شده از جنس پلیکل (pellicle) غنی شده با لایه ای از گلیکوپروتئین در تماس است. کلنی های اولیه ابتدا به آن چسبیده و سپس سایر گونه ها روی آن می نشینند.
رشد و توسعه بیوفیلم ها با ویژگی های سطوح دهان از جمله انرژی، شارژ، ترکیب شیمیایی، خواص مکانیکی و ویژگی آب دوستی تنظیم می گردد. سطوح با بار منفی، سطوح به شدت آب گریز یا آب دوست و زبری سطح در مقیاس نانو همگی به عنوان راهی برای کاهش اتصال باکتریایی مورد تحقیق قرار گرفته اند.
ترکیب مواد ضد باکتری و ضد رسوبی باهم
از آنجا که سلول های باکتری دارای بار منفی هستند یک سطح معمولی با بار منفی باعث راندن باکتری شده و چسبندگی را کاهش می دهد. با این وجود برخی باکتری ها، هوشمند هستند و می توانند برای اتصال به سطوح با بار منفی نیز سازگاری پیدا کنند. به همین دلیل، بهتر است مواد ضد باکتری و ضد رسوب را با هم ترکیب کرد. پلیمرهای ضد رسوب دارای سطح فعال بوده و با اختلال در جذب پروتئین از پلیکل، از اتصال باکتری جلوگیری به عمل می آورند. ترکیب این مواد با هم افزایی، از ایجاد بیو فیلم بدون تاثیر بر خواص مکانیکی مواد بکار رفته، جلوگیری می نماید.
مواد تقویت کننده و خود ترمیم
مواد خود ترمیم می توانند پس از بروز پوسیدگی دندان، یکپارچگی مکانیکی خود را حفظ کنند. ممکن است بهبودی بطور کامل حاصل نشود اما می تواند موجب پایداری و دوام مواد گردد. با توجه به اینکه ملکول های ترمیم کننده و به شدت واکنش پذیر، در زمان آسیب دیدگی (ذاتی) ایجاد شده باشند یا زمانی که درون مواد قرار می گیرند (غیر ذاتی)، می توان مواد خود ترمیم را به دو دسته ذاتی و غیر ذاتی طبقه بندی کرد.
مواد خود ترمیم ذاتی
در مواد خود ترمیم ذاتی، ترمیم در سطح ملکولی اتفاق می افتد و واکنش های ایجاد چسبندگی زمانی آغاز می شود که معرف ها در فواصل نانومتری از یکدیگر قرار بگیرند که همین امر ترمیم شکاف های بزرگ را دشوار می سازد. علاوه بر این، منبع انرژی بیرونی (نور یا حرارت) برای به حرکت درآوردن معرف ها و نزدیک کردن آنها به یکدیگر، مورد نیاز است.
مواد خود ترمیم غیر ذاتی
مواد خود ترمیم غیر ذاتی معمولا بر پایه کپسول های پلیمری هستند که همراه با عامل ترمیم کننده بارگذاری می شود. در این وضعیت، یک ماده قابل پلیمریزه شدن در کپسول قرار داده می شود و زمانی معرف ها آزاد می شوند که کپسول ها آسیب فیزیکی ببینند مثلا با انتشار ترک در در داخل ماتریس. یک کاتالیزور فعال که از تماس با مونومرها دور نگه داشته شده نیز با شکستگن کپسول، آزاد می شود که همین باعث به هم پیوستگی پلیمر می شود.
اولین تلاش ها برای ساخت کامپوزیت دندانپزشکی خود ترمیم با استفاده از روش میکرو کپسول منجر به یافتن موادی شد که علیرغم بهبود قابل توجه، دغدغه های زیست سازگاری نیز در پی داشتند. مطالعات بسیاری که اخیرا به کمک میکروکپسول های حاوی مواد خود ترمیم مختلف صورت گرفته، بهبود حداقل 65 درصدی را در استحکام با حداقل میزان مسمومیت نشان داده است. دست کم در یکی از این مطالعات، ضریب خود ترمیمی حتی تا 6 ماه پس از نگهداشت آب حفظ شد و نتیجه این شد که ترکیب تست شده برای ترمیم ترک ها، مقاومت در برابر شکستگی و افزایش دوام و ماندگاری ترمیم دندان ها امیدبخش است.
کامپوزیت های دندانپزشکی
کامپوزیت های دندانپزشکی در شرکت پخش مواد دندانپزشکی و تجهیزات دندانپزشکی، که بر پایه رزین هستند مواد مصنوعی هستند که بکمک مواد خاصی، ماتریس های پلیمری را با شیشه، مواد معدنی یا مواد رزینی و یا الیاف کوتاه ترکیب می کنند. این مواد نیز مانند آمالگام های دندانپزشکی برای ترمیم و حفظ ساختاری دندانی به کار می رود که در اثر آسیب دیدگی، پوسیدگی یا سایر بیماری ها از بین رفته است. کامپوزیت ها را می توان به عنوان سیمان برای چسباندن تاج و ونیر و...
مورد استفاده قرار داد. آمالگام در دندانپزشکی در حال از دست دادن کاربرد خود می باشد از این رو کامپوزیت ها به یکی از پر مصرف ترین مواد برای ترمیم های زیبایی به شمار می روند.
کامپوزیت های سنتی
کامپوزیت های سنتی نسبتا حاوی مقادیر زیادی سیلیکون خرد شده و کوارتز است که خواص مکانیکی خوبی به آنها می بخشد اما سطح ترمیم را در اثر ساییدگی هایی که در طول روز رخ می دهد زیر و خشن می کند. علاوه بر این، بسیاری از ناکامی های ترمیم کامپوزیتی در محل اتصال بین دندان و کامپوزیت دیده می شود که به دلیل انقباض یا خرابی چسب به وجود می آیند.
برای حل این مشکل، کامپوزیت های microfiled، کامپوزیت های nanofilled، و سایر کامپوزیت های هیبریدی با استفاده از ذرات بسیار کوچک تر (و در عین حال در اندازه های متنوع) ساخته شدند تا داخل ماتریس را پر کنند. به کمک این مواد سطوح ترمیم صاف تر و نرم تری به دست آمد، مقاومت در برابر پوسیدگی افزایش یافت و انقباض نیز کاهش یافت بدون آنکه به خواص فیزیکی و مکانیکی آنها خللی وارد شود.
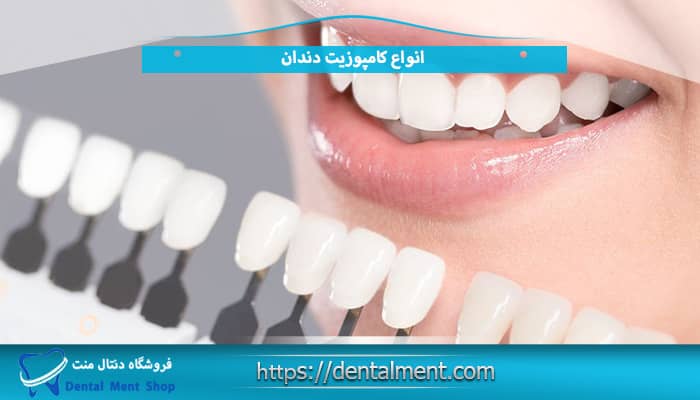
انواع کامپوزیت
کامپوزیت ها را به دو دسته تقسیم کرد:
رزین هایی به صورت شیمیایی فعال می شوند (self-cure)
رزین هایی که به صورت نوری فعال می شوند (light-cure).
رزین های self-cure
رزین های self-cure چسب های دو قلو عمل می کنند، یعنی فرآیند پلیمریزاسیون زمانی فعال می شود که هر دو چسب با هم مخلوط شوند.
معایب رزین های self-cure
معایب این مواد در این است که در طول مخلوط کردن، هوا وارد ترکیب شما شود و بدین ترتیب باعث ضعیف شدن مواد گردد و اینکه اپراتور نمی تواند زمان کاری این ترکیب را پس از مخلوط کردن مدیریت کند.
رزین light-cure به شکل یک چسب وجود دارد که از سیستتم فعال سازی حساس به نور و منبع نور برای شروع کار استفاده می کند. نیاز به مخلوط کردن ندارد و به همین دلیل محکم تر بوده و کمتر دو رنگ شده و لک می افتد ضمن اینکه زمان کاری آن کاملا قابل کنترل است. این چسب در طول درمان، استرس مارجینال بالاتری دارد و درمان تا عمق 2 تا 3 میلیمتری انجام می شود.
اگرچه این رشد در میزان درمان دارای مزیت هایی است اما نیاز به درمان در مقیاس بالاتر هرگز متوقف نمی شود. برخی محصولات جدید ادعا دارند که عمق درمان می تواند تا 4 میلیمتر افزایش یابد(عمق درمان در رزین هایی با درمان دوگانه نامحدود است زیرا ترکیبی است از تکنولوژی درمان شیمیایی و light-cure) اما عملکرد بالینی آنها بطور کامل ارزیابی نشده است.
رزین های کامپوزیت
تعداد زیادی از محصولات کامپوزیت دندانپزشکی در 15 سال اخیر عرضه شده اند که همگی ویژگی های ساده و مشترک داشته اند. همگی ترکیبی از مواد پر کننده غیر ارگانیک با روکش سیلان به همراه رزین دی متاکریلات بوده اند. کامپوزیت های امروزی مخلوطی از شیشه یا سرامیک هستند که در ماتریس رزین مصنوعی-ارگانیک قرار گرفته اند. مواد پلیمری با مواد غیر ارگانیک ریزی از قبیل شیشه باریم آلومینو سیلیکات یا سایر ترکیبات شیشه مخلوط شده اند که دارای مقدار موثری از اکسید radiopaque بوده و در هنگام عکسبرداری با اشعه X کاربرد دارند.
کامپوزیت هایی با ساختار نانو و چسب
با قابلیت ضد باکتری و رمینرال کننده برای جلوگیری از پوسیدگی
کامپوزیت های دندانپزشکی به دلیل زیبایی ظاهری و قابلت پر کردن مستقیم، از مقبولیت روزافزونی برخوردارند. مطالعات بسیاری انجام شده تا خواص فیلرها، رزین ها و پلیمریزاسیون را بهبود بخشد. با این وجود، کامپوزیت ها در مقایسه با سایر ترمیم کننده ها، بیشتر باعث جمع شدن بیو فیلم ها و پلاک ها می شوند. پلاک ها منجر به پوسیدگی های بعدی می شوند که دلیل اصلی ناکامی در ترمیم دندان محسوب می شوند. تعویض مواد مصرفی قبلی که برای درمان دندان استفاده شده 50 تا 70 درصد از وقت دندانپزشک را می گیرد. مراحل دندانپزشکی که در جهت تعویض مواد قبلی صورت می گیرد مبلغی معادل 5 میلیارد دلار در ایالات متحده هزینه دارد.رزین های جدید به طرز چشمگیری از رشد باکتری جلوگیری می نمایند. سایر رزین های آنتی باکتریال اصل، با استفاده از مواد آنتی باکتریال ساخته می شوند.
گذشته از مواد ترمیم کننده آنتی باکتریال، ترکیبات فسفات کلسیم رویکردی دیگر را در جلوگیری از پوسیدگی دندان ارائه کرده اند. کامپوزیت های فسفات کلسیم می تواند سطوح به شدت اشباع شده ای از یون های کلسیم و فسفات را برای بازسازی مجدد ضایعات دندانی آزاد کند. اخیرا فسفات کلسیم و نانو ذرات کلسیم فلوراید را ترکیب کرده و کامپوزیت کرده اند.
چسب های ترمیم کننده و آنتی باکتریال
جدا از کامپوزیت ها، ساخت چسب های ترمیم کننده و آنتی باکتریال اصل نیز اهمیت خاصی دارد زیرا ترمیم های کامپوزیتی توسط همین چسب ها به ساختمان دندان می چسبند. مطالعات زیادی انجام شده تا باندینگ انامل و عاج دندان بهبود یافته، مشخص شده و درک شود. یک چسب مطلوب بهتر است آنتی باکتریال باشد تا از پوسیدگی های مکرر در مارجین دندان-کامپوزیت جلوگیری کند.
باکتری های باقیمانده می توانند در حفره دندانی که برای ترمیم آماده شده وجود داشته باشند و نشت های ریز و سوزنی به باکتری این اجازه را می دهد تا سطح مشترک میان دندان و محل ترمیم حمله کند. چسب های آنتی باکترال در مرحله درمان از رشد باکتری های به جا مانده و مهاجم جلوگیری به عمل می آورد. علاوه بر رزین ها، برای پرایمرها نیز لازم است که آنتی باکتریال باشند زیرا در تماس مستقیم با ساختمان دندان دارند.
پرامیرهایی که حاوی کلرهگزیدین بوده اند خاصیت ضد میکروبی از خود نشان داده اند. گزارشاتی در مورد چسب ها و پرایمرهای آنتی باکتریال ارائه شده است. تا به امروز، گزارشی در خصوص چسب های آنتی باکتریال و رمینرال کننده که حاوی نانو ذرات فسفات کلسیم باشند دریافت نشده است.
پر کننده های کامپوزیتی چه مدت کار می کنند؟
کرم خوردگی موضوعی رایج در دندانپزشکی است. کرم خوردگی ها سوراخ های کوچکی هستند که در اثر پوسیدگی دندان روی سطح آن تشکیل می شود. پوسیدگی دندان زمانی اتفاق می افتد که اسیدهای تولید شده توسط پلاک ها و باکتری های دهان موجب خوردگی مینای دندان و در نهایت ایجاد نقاطی آسیب پذیر در دندان ها می شود. این نقاط آسیب پذیر در صورت درمان نشدن رو به وخامت گذاشته و سرانجام سوراخ می شوند. به محض بروز کرم خوردگی باید بلافاصله به فکر درمان آن باشید.
از آنجا که مواد کامپوزیت دندانپزشکی به اندازه آمالگام استحکام ندارند اما با این حال به اندازه ای محکم هستند که سالها دوام بیاورند. بسیاری از مواد پر کننده کامپوزیت حداقل 5 سال عمر می کنند. موارد بسیاری هم وجود داشته که 10 سال یا بیشتر هم دوام آورده اند.
پر کردن دندان با کامپوزیت
درمان کرم خوردگی در واقع پر کردن با مواد کامپوزیت است. این نوع از مواد پر کننده، نوعی ماده رزینی هستند تا از سلامت دهان شما محافظت کنند. رزین کامپوزیتی ماده ای است که ترکیب مواد مختلفی از جمله شیشه و پلاستیک است. این مواد پر کننده، جایگزینی برای آمالگام های سنتی محسوب می شوند. اینها موادی به رنگ دندان هستند که برای درمان کرم خوردگی دندان های جلو بسیار مناسب اند.
این مواد فاقد فلز یا جیوه هستند. رزین کامپوزیتی به ساختمان دندان طبیعی می چسبد و صرف سوراخ دندان را پر نمی کند. به همین دلیل، بخش کمتری از دندان شما نیاز به سوراخ کردن برای پر کردن این مواد دارد.
چه عواملی بر طول عمر مواد پر کننده کامپوزیت تاثیر می گذارد؟
عوامل متعدد و مختلفی می تواند بر طول عمر ماده پر کننده کامپوزیت تاثیر بگذارد. این عوامل عبارتند از:
- محل پر کردن. فشارهای ناشی از گاز زدن و جویدن در قسمت عقبی دهان شما بیشتر است. از آنجا که پر کننده های کامپوزتی از استحکام بالایی برخوردار نیستند اگر در قسمت های عقبی و در دندان های آسیاب قرار بگیرند ممکن است سریع تر ساییده شده و از بین بروند.
- اندازه محل پر شدگی. مسلما پر شدگی های کوچکتر، بیشتر عمر می کند زیرا اتفاق کمتری ممکن است برایشان بیفتد.
- ابتلا به دندان قروچه. دندان قروچه شرایطی است که طی آن دندان ها به هم ساییده شده و فشار داده می شوند. این عمل باعث وارد آمدن فشار زیادی به دندان ها می شود. در نتیجه آمالگام ممکن است زودتر از بین برود.
- آنچه خورده و نوشیده می شود. غذاها و نوشابه های شیرین و اسیدی می تواند باعث خوردگی مینای دندان شود و می تواند احتمال بروز مشکلاتی در مواد پر کننده دندان شود.
- نحوه رعایت بهداشت دهان و دندان. رعایت مناسب بهداشت دهان و دندان برای حفظ سلامتی آن و نیز طول عمر مواد پر کننده دندان بسیار ضروری است. چنانچه در بهداشت دهان و دندان غفلت کنید ممکن است پوسیدگی جدید در اطراف محل پر کردن دندان به وجود آمده و باعث آسیب آن شود. بهداشت ضعیف دهان و دندان همچنین احتمال کرم خوردگی در سایر دندان ها را افزایش می دهد.
- تکنیک های دندانپزشکی به کار رفته هنگام پر کردن دندان. درست قرار گرفتن مواد پر کننده کامپوزیت باعث طول عمر آن ها می شود. بیسار مهم است که دندان آسیب دیده به درستی تمیز شده و خشک شود زیرا رطوبت و باکتری باعث فساد در ناحیه درمان شده می گردد.
مواد پر کننده کامپوزیتی از زیبایی بیشتری نسبت به آمالگام ها برخوردارند و با مراقب مناسب می توانند سالها دوام داشته باشند.
ترکیبات رزین های کامپوزیتی
کامپوزیت میکروفیل ها
چنانچه به دنبال خلق زیبایی واقعی هستید میکروفیل ها مهم ترین چیزی هستند که باید در نظر داشته باشید. این کلاس از رزین های کامپوزیتی بالاترین سطح زیبایی را دارند زیرا شباهت بسیار زیادی به سطح مینای دندان واقعی دارد. از آنجا که میکروفیل ها کوچکترین میانگین سایز را در میان رزین های کامپوزیتی مستقیم دارند (0.04 µm) بهتر از هر ماده دیگری در بازار پولیش خورده و براق می شوند.
همچنین این درخشندگی را تا مدت ها حفظ کرده و در مقایسه با سایر رزین ها دیرتر از بین می رود. میکروفیل ها در برابر پلاک و لکه مقاوم هستند که این مساله آنها را از نظر بیولوژیکی با بافت لثه سازگار می سازد. علاوه بر این، بالاترین شاخص شکست و انعکاس را در بین سایر رزین ها دارند که موجب ایجاد درخشندگی واقعی می گردد.
با این وجود از میکروفیل ها کمتر از سایر رزین ها برای پر کردن دندان استفاده می شود. در نتیجه مشخص نیست که آیا مانند کامپوزیت ها میکرو هیبرید و نانو فیل از استحکام بالایی برخوردار است یا خیر. به همین دلیل، در بعضی موارد از تکتیک قرار دادن یک لایه از رزین کامپوزیتی میکرو فیل بر روی یک لایه محکم تر بعنوان کامپوزیت لایه عاج استفاده می شود.
کامپوزیت میکرو هیبریدها
میکرو هیبریدها شباهت زیادی به عاج طبیعی دندان دارند. به دلیل استحکام بالاتر و ماتی بیشتر، میکرو هیبریدها برای محافظت از لایه مینای میکروفیل عالی هستند. میکرو هیبریدها نسبت به کامپوزیت های نانوفیل و میکروفیل، دانه درشت تر است که باعث می شود استحکام بیشتری داشته باشد. از آنجا که میکرو هیبریدها مات تر از کامپوزیت های دیگر هستند برای پوشاندن رنگ های ناخواسته و ایجاد تنوع در رنگ مناسب اند.
میکرو هیبریدها درخشندگی کمتری دارند و کمتر می توان مارجین های متمایز در آنها ایجاد کرد و نسبت به رزین های میکروفیل زودتر از بین می روند. از آنجا که میکرو هیبریدها بسیار به عاج دندان شبیه هستند زیبایی چندانی در مقایسه با رزین میکروفیل به وجود نمی آورند.
مواد نانوفیل
ترکیب تکنولوژی نانوفیل با رزین های کامپوزیت، پیشرفتی چشمگیر در زمینه دندانپزشکی زیبایی ایجاد کرده است. کامپوزیت های نانوفیل برای به دست آوردن استحکام و زیبایی در یک ماده، تکنولوژی فیلرهای معمولی رابا نانو ذرات ترکیب کرده است.
در حال حاضر، دو نوع مشخص از کامپوزیت های نانوفیل در بازار وجود دارد: رزین های کاملا نانوفیل و نانو هیبریدها. رزین های کاملا نانوفیل حاوی ذراتی در حد نانومتر در سرتاسر ماتریس رزین هستند. نانو هیبریدها تشکیل شده اند از ذرات بزرگتری که با ذراتی با اندازه نانومتر احاطه شده اند. اگر چه این مواد نانوفیل از نظر ترکیب متفاوت هستند اما هدفشان یکی است یعنی همان ایجاد کامپوزیت دندانی "یونیورسال".
همانطور که قبلا هم گفته شد نانو هیبریدها دارای ذرات نانومتری هستند که با تکنولوژی فیلرهای معمولی ترکیب شده است. این ذرات بزرگ،استحکامی مشابه مواد هیبرید ایجاد می کند که در عین حال از درخشندگی بیشتری برخوردارند.کامپوزیت های نانوفیل بر خلاف میکرو هیبریدها از ماتی طبیعی برخوردارند. باید توجه داشت که این بر خلاف رزین های میکروفیل مدت زیادی شفافیت خود را حفظ نمی کنند در نتیجه در طول زمان ممکن است آلوده به پلاک شده و لک بیفتند. در مقایسه با رزین های میکروهیبرید معمولی، کامپوزیتی نانوفیل سطح صاف و نرم تر و درخشندگی بیشتری به دنبال دارند.